Guida completa al polso e mano: anatomia, patologie, test clinici e riabilitazione
Anatomia del polso e della mano: ossa, legamenti e muscoli
Un distretto pensato per conciliare finezza di movimento (presa, manipolazione, scrittura) e stabilità sotto carico (spinta, appoggio). La sua efficienza dipende dall’incastro preciso tra architettura ossea, sistemi capsulo-legamentosi, apparato muscolo-tendineo, canali di scorrimento e una fitta rete neurovascolare.
1. Anatomia del polso e della mano
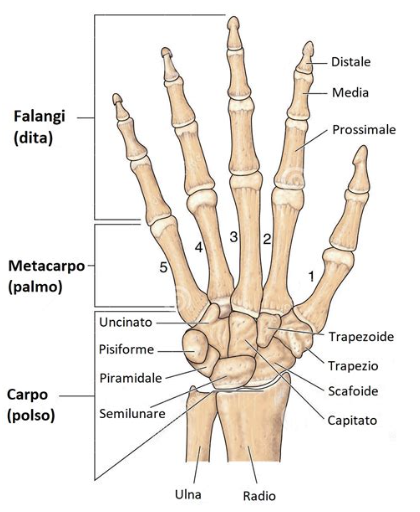
Scheletro del polso: carpo, metacarpi e falangi
Il polso è la cerniera tra avambraccio e mano: comprende otto ossa carpali organizzate in due file e in rapporto con radio e ulna. La fila prossimale riunisce scafoide, semilunare, piramidale (triquetro) e pisiforme; la distale trapezio, trapezoide, capitato e uncinato.
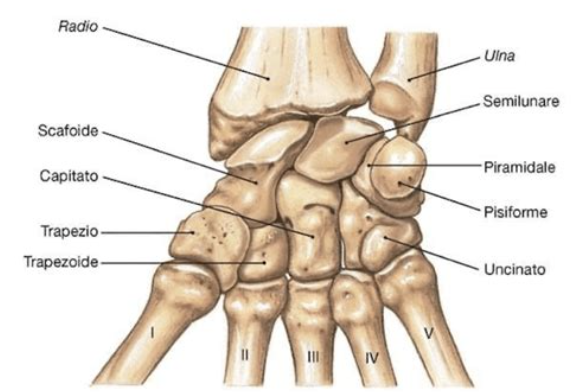
Distalmente, la mano prosegue con 5 metacarpi e 14 falangi (tre per dito, due per il pollice), per un totale di 27 ossa. Questa “impalcatura” consente di distribuire le forze e di modulare gesti finissimi dalle prese di precisione alle prese di forza.
Le principali articolazioni del polso e della mano
- Radiocarpale (polso): tra radio e fila prossimale del carpo; consente flessione/estensione e deviazioni radiale/ulnare.
- Mediocarpica: interposta fra le due file carpali, contribuisce all’ampiezza complessiva dei movimenti del polso.
- Radio-ulnare distale (DRUJ): cardine della pronazione/supinazione dell’avambraccio, stabilizzata dal TFCC.
- Carpo-metacarpali (CMC): II–V rigide, mentre la trapezio-metacarpale del pollice è estremamente mobile e permette l’opposizione.
- Metacarpo-falangee (MCF) e interfalangee (IFP/IFD): regolano la cinematica fine delle dita.
Stabilità del polso: legamenti e TFCC
Il carpo è “fasciato” da legamenti estrinseci e intrinseci che garantiscono stabilità. Sul lato ulnare spicca il complesso fibrocartilagineo triangolare (TFCC), principale stabilizzatore della DRUJ e dissipatore di carichi.
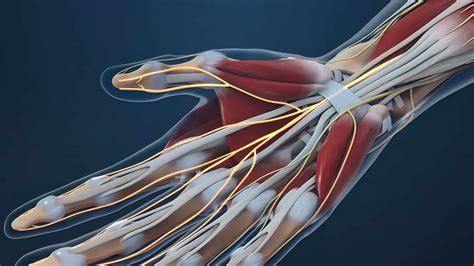
Muscoli e tendini: extrinseci e intrinseci
I movimenti del polso e delle dita nascono dall’integrazione tra muscoli estrinseci (nell’avambraccio, tramite lunghi tendini) e intrinseci (nella mano).
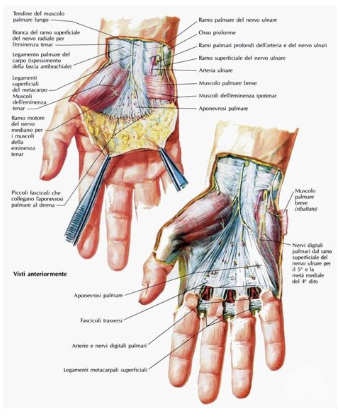
- Estrinseci estensori e flessori del polso.
- Estrinseci delle dita (flessori profondi/superficiali ed estensori).
- Intrinseci: muscoli tenar e ipotenar, interossei e lombricali.
Al palmo, il retinacolo dei flessori chiude il tunnel carpale, attraverso cui passano il nervo mediano e i tendini flessori.
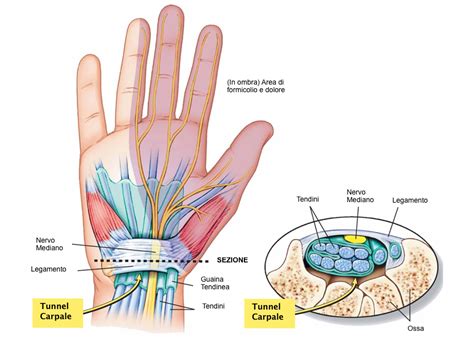
Tunnel carpale: anatomia e compressione del nervo mediano
Il tunnel carpale è un canale osteo-fibroso delimitato dorsalmente dal carpo e chiuso anteriormente dal legamento trasverso. È un passaggio cruciale: basta un aumento di volume (edema, infiammazione) per irritare il nervo mediano e compromettere la funzione.
Innervazione e vascolarizzazione della mano
- Il nervo mediano governa l’opposizione del pollice e la sensibilità radiale palmare.
- Il nervo ulnare alimenta gran parte degli intrinseci e il margine ulnare.
- Il nervo radiale controlla l’estensione di polso e dita. La rete vascolare palmare e dorsale assicura supporto continuo anche durante attività intense e ripetute.
Dolore al polso: cause e patologie più comuni
Un distretto così complesso e dinamico come polso e mano è inevitabilmente esposto a numerose condizioni cliniche: traumi, sovraccarichi, degenerazioni, compressioni nervose. Nonostante le dimensioni ridotte rispetto ad altre articolazioni, il polso e la mano concentrano movimenti finissimi e carichi elevati, e questo li rende particolarmente vulnerabili.
Le principali patologie che un fisioterapista incontra in ambulatorio vanno dalle sindromi da intrappolamento nervoso alle artrosi, passando per lesioni tendinee e disfunzioni legamentose.
Sindrome del tunnel carpale
La sindrome del tunnel carpale è la più comune neuropatia da intrappolamento. Colpisce il nervo mediano all’interno del tunnel osteo-fibroso che abbiamo descritto in anatomia.
Il quadro clinico si manifesta con formicolii notturni, riduzione della sensibilità al pollice, indice e medio, difficoltà nei movimenti fini (ad esempio abbottonarsi la camicia o afferrare piccoli oggetti). Nei casi più avanzati si osserva anche ipotrofia dell’eminenza tenar.
I fattori predisponenti comprendono attività manuali ripetitive, condizioni ormonali (es. gravidanza, menopausa), patologie metaboliche come il diabete, e anomalie anatomiche che riducono lo spazio nel tunnel.
Questa patologia non va sottovalutata: oltre a ridurre la qualità della vita, può portare a danni nervosi permanenti se non trattata.
Rizoartrosi (artrosi trapezio-metacarpale)
Il pollice, grazie alla sua articolazione a sella con il trapezio, è la chiave della prensione. Ma proprio questa libertà di movimento espone la trapezio-metacarpale a fenomeni di usura degenerativa: è la cosiddetta rizoartrosi.
Il dolore compare alla base del pollice, soprattutto nei movimenti di presa e torsione (es. aprire una bottiglia o girare una chiave). Con il tempo può comparire deformità in adduzione e perdita della forza.
La rizoartrosi interessa più spesso le donne sopra i 50 anni e si associa talvolta ad altre artrosi della mano. È una patologia progressiva che limita sia le attività quotidiane sia la capacità lavorativa in chi usa molto le mani.
Tendinopatie e tenosinoviti
Un altro gruppo frequente di disturbi è rappresentato dalle tendinopatie:
- la tendinite di De Quervain, che interessa i tendini abduttore lungo ed estensore breve del pollice nel loro passaggio al polso, si manifesta con dolore sul lato radiale accentuato dai movimenti di presa e deviazione ulnare;
- le tendiniti flessori ed estensori legate a sovraccarichi ripetitivi (digitazione, sport da racchetta, attività manuali);
- le tenosinoviti stenosanti (“dito a scatto”), nelle quali il tendine incontra difficoltà a scorrere nella puleggia fibrosa, provocando dolore e il caratteristico scatto in flessione-estensione.
Queste condizioni, pur diverse tra loro, hanno in comune il sovraccarico meccanico e l’infiammazione locale.
Lesioni del complesso fibrocartilagineo triangolare (TFCC)
Il lato ulnare del polso è stabilizzato da una struttura delicata ma fondamentale: il TFCC. La sua lesione, traumatica o degenerativa, provoca dolore ulnare persistente, peggiorato da movimenti di torsione come aprire un barattolo o usare un cacciavite.
La difficoltà diagnostica sta nel fatto che spesso i sintomi imitano altre patologie del polso. Per questo i test clinici e, in caso di dubbio, l’imaging sono fondamentali.
Artrosi e patologie degenerative della mano
Oltre alla rizoartrosi, le artrosi delle interfalangee e delle metacarpo-falangee sono frequenti, soprattutto con l’avanzare dell’età. Le deformità a “collo di cigno” o a “boutonnière” delle dita, tipiche anche dell’artrite reumatoide, alterano profondamente la funzione e l’estetica della mano.
Non vanno dimenticate condizioni come la contrattura di Dupuytren, caratterizzata da un ispessimento fibroso della fascia palmare che porta alla flessione progressiva di una o più dita (spesso anulare e mignolo). Non è dolorosa, ma limita in modo importante la funzione di apertura della mano.
Traumi e fratture
Le ossa carpali, in particolare lo scafoide, sono soggette a fratture spesso difficili da diagnosticare. Un dolore persistente alla tabacchiera anatomica dopo una caduta va sempre valutato con attenzione.
Anche le fratture metacarpali e falangi, così come le lussazioni (es. della falange prossimale), possono lasciare esiti funzionali rilevanti se non trattate in modo tempestivo.
Traumi e fratture
Lo scafoide è l’osso carpale più soggetto a frattura, tipicamente dopo una caduta sul palmo della mano. Il dolore si localizza nella tabacchiera anatomica, spesso con gonfiore e limitazione nei movimenti. Proprio perché può essere confusa con una distorsione, la diagnosi precoce è fondamentale: nelle radiografie iniziali la frattura può non essere visibile e richiede a volte RMN o TC di conferma.
Il trattamento varia in base alla stabilità:
- nelle fratture composte si utilizza un tutore o gesso che immobilizza anche il pollice, per diverse settimane;
- nelle fratture scomposte o instabili può essere necessario l’intervento chirurgico con viti o fili metallici.
La riabilitazione è essenziale dopo la fase di immobilizzazione: mobilizzazioni graduali, esercizi di rinforzo e recupero della presa permettono di tornare alle attività quotidiane e sportive, riducendo il rischio di rigidità e perdita di forza.
Un filo conduttore
Come si nota, la varietà di patologie che colpiscono polso e mano è enorme: da sindromi da intrappolamento nervoso a artrosi, da tendinopatie a traumi ossei. Ma tutte hanno un denominatore comune: la compromissione della funzione.
Un polso dolente o una mano che perde sensibilità non limitano soltanto la performance sportiva o lavorativa, ma incidono direttamente sull’autonomia quotidiana. Per questo la diagnosi precoce e la corretta valutazione fisioterapica sono fondamentali per scegliere l’approccio più adatto: conservativo, riabilitativo o, nei casi necessari, chirurgico.
Test clinici del polso in fisioterapia
Per il fisioterapista i test clinici rappresentano strumenti fondamentali nella valutazione: permettono di differenziare un dolore tendineo da un intrappolamento nervoso, distinguere una lesione legamentosa da una degenerativa.
Il polso e la mano, per la loro complessità, richiedono una batteria di test selezionati in base al sospetto clinico. Qui analizziamo i principali, divisi per distretto.
Test per il tunnel carpale
Manovra di Tinel
Il terapista percuote delicatamente il decorso del nervo mediano a livello del tunnel carpale.
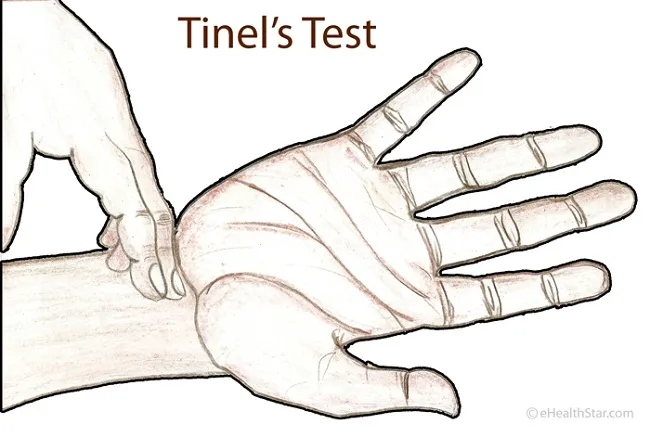
Positivo se compare formicolio irradiato al pollice, indice, medio e parte dell’anulare. È un segno di irritazione o compressione del nervo.
Manovra di Phalen
Il paziente mantiene i polsi in massima flessione dorsale, spingendo il dorso delle mani l’uno contro l’altro per 30–60 secondi.
Positivo se si riproducono parestesie nei territori del nervo mediano. È uno dei test più sensibili per la sindrome del tunnel carpale.
Test per le tendinopatie
Test di Finkelstein
Il paziente chiude il pollice dentro il pugno e il terapista guida la mano in deviazione ulnare.
Positivo se compare dolore vivo sul lato radiale del polso → indicativo di tendinite di De Quervain.
Test per il complesso fibrocartilagineo triangolare (TFCC)
Ulnar Impaction Test
Il paziente afferra un oggetto o spinge contro una superficie con il polso in deviazione ulnare.
Positivo se compare dolore sul lato ulnare, tipico delle lesioni del TFCC.
Press Test
Il paziente si solleva spingendo con le mani dal bracciolo di una sedia.
Positivo se il dolore è localizzato a livello ulnare del polso, sempre suggestivo per TFCC.
Test per instabilità e patologie articolari
- Ballottement Test (pisaform-triquetro): valuta la stabilità delle ossa carpali.
- Grind Test del pollice: compressione e rotazione della trapezio-metacarpale → dolore = segno di rizoartrosi.
In sintesi
I test clinici di polso e mano permettono al fisioterapista di orientarsi rapidamente:
- Tinel e Phalen per il tunnel carpale;
- Finkelstein per la tendinite di De Quervain;
- Ulnar Impaction e Press Test per il TFCC;
- Grind Test per la rizoartrosi.
La corretta esecuzione e interpretazione non sostituiscono esami strumentali, ma sono la base del ragionamento clinico e della pianificazione riabilitativa.
Riabilitazione del polso e della mano
Dalla fase post-traumatica o post-chirurgica fino al ritorno alla piena funzionalità, la riabilitazione di polso e mano deve rispettare i tempi biologici di guarigione e adattarsi alla specifica patologia: che si tratti di sindrome del tunnel carpale, rizoartrosi, frattura dello scafoide o lesione tendinea.
Il percorso si articola in fasi con obiettivi progressivi: controllo del dolore, recupero della mobilità, rinforzo muscolare e ripristino dei gesti quotidiani e professionali.
Fase acuta (0–7 giorni)
Obiettivo: ridurre dolore e infiammazione, proteggere le strutture lesionate o operate.
- Crioterapia e tecniche antalgiche locali.
- Immobilizzazione relativa con tutori o bendaggi, se prescritti.
- Mobilizzazioni passive leggere, senza dolore.
- Attivazioni isometriche di polso e dita (contrazioni senza movimento).
Un esempio di attivazione muscolare precoce senza carichi eccessivi.
Fase sub-acuta (7–21 giorni)
Obiettivo: recuperare mobilità articolare e avviare il rinforzo muscolare controllato.
- Mobilizzazioni attive-assistite di polso e dita.
- Stretching dolce per flessori ed estensori.
- Rinforzo con elastici leggeri o palline di gomma.
- Inizio di esercizi propriocettivi semplici (rotolamento di palline sul tavolo, movimenti di prensione leggera).
L’elastico consente di rinforzare progressivamente i flessori ed estensori del polso.
Fase avanzata (dalla 3ª settimana in poi)
Obiettivo: ripristinare la funzionalità globale, gesti lavorativi e sportivi.
- Esercizi di rinforzo in catena cinetica chiusa (appoggio progressivo sul palmo, plank modificati).
- Propriocettiva su superfici instabili (palla BOSU, tavolette propriocettive per il polso).
- Allenamento dei gesti specifici: scrittura, presa di utensili, movimenti sportivi (presa della racchetta, spinta nella ginnastica).
- Progressione verso carichi reali con piccoli pesi o elastici più resistenti.
Propriocettiva: mantenere la stabilità del polso spingendo delicatamente sulla palla.
Linee guida generali
- La progressione deve essere graduale e personalizzata, in base alla tolleranza del paziente.
- In caso di chirurgia (es. ricostruzione tendinea, frattura stabilizzata), i tempi di carico dipendono dal protocollo chirurgico.
È fondamentale il recupero non solo della forza, ma anche della destrezza fine (presa a pinza, scrittura, gesti quotidiani).
In sintesi
La riabilitazione del polso e della mano non si limita a “riattivare i muscoli”: serve a restituire al paziente la capacità di usare la mano come strumento di lavoro e autonomia.
Dall’afferrare un oggetto fragile al sollevare un peso, ogni fase del percorso deve essere costruita su misura, integrando mobilità, forza, propriocezione e coordinazione.
La filastrocca delle ossa della mano: un trucco per ricordarle facilmente
Se Sei Peter Pan
Trova Tu Capitan Uncino!
Scafoide Semilunare Piramidale Pisiforme
Trapezio Trapezoide Capitato Uncinato
Domande frequenti
Come si esegue l’esame obiettivo del polso?
L’esame obiettivo del polso parte dall’anamnesi (tipo di dolore, quando compare, attività che lo peggiorano o lo alleviano) e prosegue con l’ispezione visiva (gonfiore, deformità, arrossamento, postura della mano).
Segue la palpazione, utile per localizzare il dolore su strutture ossee, legamentose o tendinee, e la valutazione del range di movimento (flessione, estensione, deviazioni radiale/ulnare, prono-supinazione). Infine si eseguono i test clinici specifici (Phalen, Tinel, Finkelstein, test per TFCC) per orientare la diagnosi funzionale.
Quali sono i principali test per il polso?
I test più utilizzati in fisioterapia sono:
- Phalen e Tinel, indicati per la sindrome del tunnel carpale;
- Finkelstein, specifico per la tendinite di De Quervain;
- Grind Test, utile nella diagnosi di rizoartrosi del pollice;
Press e Ulnar Impaction Test, che aiutano a identificare lesioni del TFCC.
Ogni test va sempre interpretato insieme all’anamnesi e ad altri segni clinici, evitando conclusioni basate su un singolo esame.
Quando fare il test di Phalen?
Il test di Phalen è indicato quando il paziente riferisce formicolii o intorpidimenti a pollice, indice, medio e parte dell’anulare, soprattutto di notte o durante attività manuali ripetitive.
Se il test provoca parestesie entro 30–60 secondi, è suggestivo per sindrome del tunnel carpale. È spesso usato in combinazione con il Tinel per aumentare l’attendibilità della valutazione.
Come si valuta la stabilità del polso?
La stabilità del polso si valuta attraverso:
- test clinici specifici, come il Ballottement test (per le ossa carpali) o i test per il TFCC;
- la valutazione della resistenza ai movimenti (flessione, estensione, deviazioni) e della capacità di mantenere carichi senza cedimenti;
l’analisi della forza muscolare e del controllo propriocettivo.
In caso di sospetta instabilità (ad esempio dopo un trauma o caduta), può essere utile integrare con imaging (radiografie, RMN) per confermare la diagnosi.
Che test fare per il tunnel carpale?
I due test clinici più affidabili per sospettare un tunnel carpale sono:
- Phalen test, che riproduce le parestesie in flessione forzata del polso;
Tinel test, che scatena formicolii per percussione del nervo mediano.
In alcuni casi si usano anche test provocativi come la compressione carpale prolungata.
Se i sintomi persistono o peggiorano, l’elettromiografia (EMG) conferma il grado di sofferenza del nervo mediano e indirizza la scelta terapeutica.
Attenzione: Questo articolo ha valore puramente informativo. I consigli e gli esercizi descritti non sostituiscono il parere del medico o del fisioterapista. Consulta sempre un professionista prima di iniziare qualsiasi trattamento. Leggi il Disclaimer Completo





Comments are closed.